Miért mellőzzük ezt a hatékony terápiát a rákkezelésében?
A rákkezelésében az egyik új megközelítés a metabolikus utak célzása, amelyeket a rákos sejtek kórosan változott anyagcsere-útvonalai használnak fel. Ez az irány azonban gyakran figyelmen kívül marad, pedig ígéretes lehet a kezelések hatékonyságának növelésében.
A kutatók egyre több bizonyítékot találnak arra, hogy a rákos sejtek anyagcseréje szorosan kapcsolódik a túlélésükhöz és szaporodásukhoz. Ennek ismeretében a metabolikus útvonalak blokkolásával olyan terápiák fejleszthetők ki, amelyek hatékonyabban célozzák meg a rákos sejteket, minimalizálva a káros mellékhatásokat.
Ilyen szerek pl. a sztatinok, a Metformint, a Doxycyclin és a Mebendazolt, melyeket általában nem társítanak egy onkológus fegyvertárához, de olyan anyagcsere-utakon dolgoznak, amelyek közösek a legtöbb daganat növekedésnél.
Ez a gyógyszerkombináció egyidejűleg avatkozik be több fehérjébe vagy jelátviteli útvonalba. Ennek hatása a rákos sejtek elpusztítása, szaporodásuk megakadályozása vagy újraprogramozása, hogy egészséges sejtekhez hasonlóan viselkedjenek.
Együttesen alkalmazva ezek a gyógyszerek megváltoztathatják azoknak a rákbetegeknek a kilátásait, akiknek azt mondták, hogy nincs más lehetőség a betegségük előrehaladásának megállítására. Emellett hatalmas összegeket is megtakaríthat az állam a kemoterápia és immunterápia kezelésekre fordított költségek kiváltával, amelyek hatástalannak bizonyultak a betegek nagy többségének.
Kemoterápiával „gyógyítható” daganatok
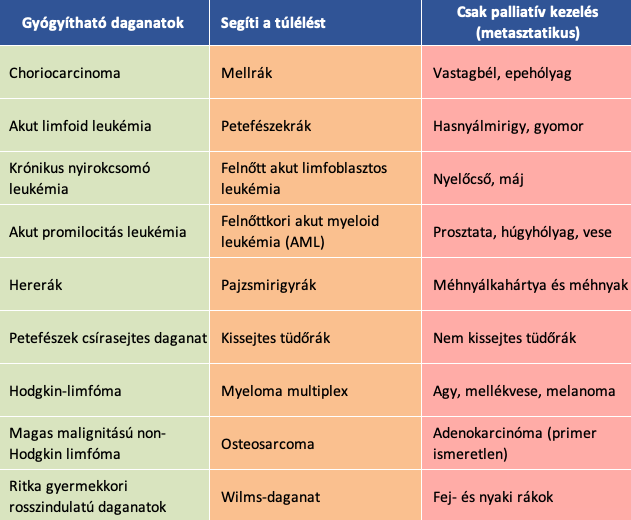
Az Egyesült Államokból származó tanulmányok igazolták, hogy egy antibakteriális kezelés preklinikai modellekben képes gátolni a rosszindulatú daganatok legtöbb típusának növekedését [1]; és hogy a sztatinokat kapó férfi prosztatarákos betegek tovább élnek daganatnövekedés nélkül [2], illetve, hogy a daganatos megbetegedésben szenvedő nők akár 50%-kal kisebb valószínűséggel halnak meg, ha sztatinokat kapnak [3].
Egy korábbi metanalízis a Metformint érintően, 1,5 millió egyénnel, szintén azt mutatta, hogy használói nemcsak jelentős csökkenést tapasztaltak a rák kialakulásának kockázatában, hanem jelentős csökkenést is mutatott a betegség allatt és után bekövetkező halálozásban [4].
Számos más gyógyszerek is rendelkezik ugyanezen előnyökkel, de eddig a fenti négy szer keltette fel a legnagyobb érdeklődést. A hatásmechanizmusukat jól tanulmányozták és jelenleg nincs olyan bizonyíték, amely arra utalna, hogy károsodást vagy kellemetlen mellékhatásokat okozhatnának.
Metformin
Számos kísérlet kimutatta, hogy a Metformin, amelyet rutinszerűen alkalmaznak a cukorbetegség kezelésére, gátolja a ráksejtek kialakulását. A pontos mechanizmusok nem ismertek, és a gyógyszer különböző hatásokkal bírhat különböző ráktípusokban.
Vannak bizonyítékok arra, hogy a Metformin blokkolja a Stat3 nevű hibás útvonalat, amely egy fő fehérje, amely szabályozza más, a ráksejtekben fontos jelátviteli molekulák termelését [5].
A Metformin megváltoztatta a hibás Bcl-2 és Bcl-xL hatását is, amelyek egészséges sejtekben segítenek az apoptózist szabályozni, de ráksejtekben halhatatlanságot biztosítanak [6]. Ezen kívül más vizsgálatok kimutatták, hogy a Metformin az apoptózist kiváltva gátolja a sejtosztódást szabályozó mTOR és Ras fehérjéket [7], és károsítja a ráksejtek számára létfontosságú glükózanyagcserét, blokkolva a hexokináz l/ll enzimek funkcióját [8].
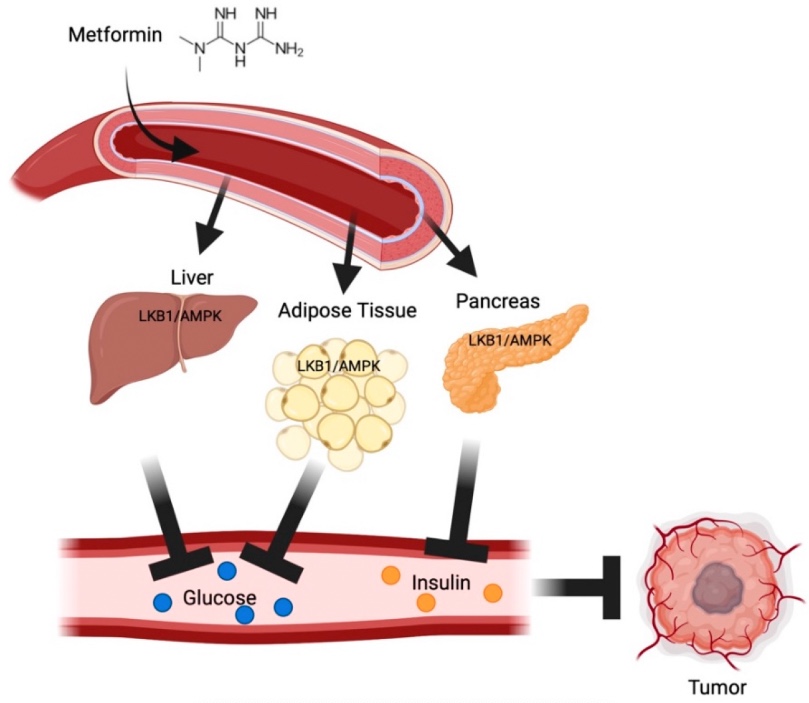
- AMPK Aktiváció és mTOR gátlás: A metformin aktiválja az AMPK enzimet, amely gátolja az mTOR útvonalat, ezáltal csökkenti a sejtnövekedést és elősegíti az apoptózist.
- Hexokináz 2 gátlása: Gátolja a hexokináz 2 aktivitását, csökkentve a glükóz metabolizmusát és ezáltal az energiatermelést a rákos sejtekben.
- IGF-1 Szint csökkentése: Csökkenti az IGF-1 szintjét, amely fontos szerepet játszik a sejtnövekedésben és túlélésben.
- Mikrobiom modulációja: A metformin javítja a bél mikrobiom összetételét, amely fontos szerepet játszik az immunválaszban és a daganatok elleni védekezésben.
- Apoptózis aktiválása kaszpázokon keresztül: Kiváltja az apoptózist a kaszpáz útvonal aktiválásával, különösen a kaszpáz-8 aktiválásán keresztül.
- Hedgehog jelátvitel gátlása: Gátolja a Hedgehog jelátviteli útvonalat, amely számos rákban jelen van, és fontos a tumor növekedésében.
- Wnt/Béta-katenin jelátvitel gátlása: Gátolja a Wnt jelátvitelt, amely kulcsfontosságú számos rákos folyamatban, beleértve a csontmetasztázist is.
A metformin segít tehét kiéheztetni a rákot a glükózból. Azóta felfedeztem, hogy sok más rákellenes hatása is van, például gátolja az IGF-1-et és az
mTOR-t (a sejtosztódás egyik kulcsenzimjét), elősegíti a jó baktériumok szaporodását a bélben, így javítja az immunitást is, ugyanakkor gátolja a hexokináz 2-t, ezzel a glükolízis egyik lépését, valamint csökkenti a laktát glükózzá való visszaalakítását,{85} és fokozza az inzulinérzékenységet. Egyéb tanulmányok azt is kimutatták, hogy a metformin aktiválja az endoproteázok caspase családját, amelyek peptide kötéseket bontanak le a molekulákban, és a sejthalál szabályozásában is részt vesznek [9].
Jane McLelland „metrótérképe” egy metaforikus eszköz, amit a könyvében használ, hogy szemléltetni tudja a rák kezelésének komplex stratégiáját. Ez a térkép a különböző biokémiai útvonalakat és azok kapcsolatait ábrázolja, amelyeket a rákos sejtek felhasználnak a túlélésük és növekedésük érdekében. A „metrótérkép” segít megérteni, hogy a különböző gyógyszerek, étrendi változtatások és kiegészítők hogyan blokkolják ezeket az útvonalakat, mintegy „kiéheztetve” a rákos sejteket. Az útvonalakat állomásokként és vonalakként ábrázolja, amelyek összekötik a ráksejtek különböző „tápanyagforrásait” és túlélési mechanizmusait, lehetővé téve a komplex kezelési stratégiák könnyebb megértését és alkalmazását.
Sztatinok
A sztatinok, amelyek elsősorban a koleszterinszint csökkentésére használt gyógyszerek, az utóbbi években egyre nagyobb figyelmet kaptak az onkológiában is. Számos kutatás igazolta, hogy a sztatinok nemcsak a lipidanyagcserére hatnak, hanem a daganatok növekedésében és terjedésében kulcsszerepet játszó biológiai útvonalat is befolyásolnak. Ez a gyógyszercsoport a lakosság 13%-ának rutinszerűen felkínált gyógyszere, elsősorban a vérkoleszterin csökkentésére és a szívbetegség kockázatának csökkentésére. Azonban, hasonlóan a metforminhoz, a sztatinok is úgy tűnik, hogy megváltoztatják a gének kifejeződését, amelyek a ráksejtekben az életet támogató és a halált elősegítő fehérjék egyensúlyát szabályozzák, és számos előnnyel járhatnak a ráksejtek elpusztításában. Itt jegyezném meg, hogy a sztatinok tartós használata nagyon káros, koleszterinszint csökkentés azonban nem csak az életet rövidíti meg, de izomkárosodást, izomfájdalmakat és gyengeséget okoz, fokozza a fertőzéses betegségek és a rák, valamint a cukorbetegség kockázatát. Gátolja a Q10 termelődését, ami lerontja a szívizom működését. Blokkolja a K2-vitamin hatását, ezért fokozza az érelmeszesedést. Az agy szárazanyagtartalmának 25%-a koleszterin, ennek csökkenése memóriazavarokat, depressziót, sőt fokozott agresszivitást és öngyilkossági hajlamot eredményez[18].
Hogyan segítenek a sztatinok terápiasan alkalmazva a daganatos megbetegedéseknél?
A sztatinok elsősorban a HMG-CoA-reduktáz enzim gátlásával csökkentik a koleszterin szintézist. Ez a gátlás azonban számos más folyamatra is hatással van, amelyek közvetlenül befolyásolhatják a ráksejtek túlélését és proliferációját. Néhány kulcsfontosságú útvonal:
- Mevalonát útvonal: A sztatinok a mevalonát útvonal gátlása révén csökkentik a koleszterin szintézist, de ezen túlmenően más fontos molekulák, például a geranil-geranil és a farnezil bioszintézisét is csökkentik. Ezek a molekulák fontos szerepet játszanak a sejtek túlélésében és a jelátvitelben, így gátlásuk révén a sztatinok csökkenthetik a daganatos sejtek proliferációját.
- PI3K/AKT/mTOR útvonal: Ez az egyik legfontosabb jelátviteli útvonal, amely a sejtek túlélését és növekedését szabályozza. A sztatinok hatására ezen útvonal aktivitása csökken, ami végső soron a ráksejtek apoptózisához (programozott sejthalálhoz) vezethet.
- Ras Proteinek Prenilációja: A Ras proteinek, amelyek kulcsfontosságú szerepet játszanak a sejtnövekedés és differenciálódás szabályozásában, preniláció révén aktiválódnak. A sztatinok csökkentik a prenilációs folyamatot, ezáltal gátolják a Ras proteinek aktivitását, ami jelentős szerepet játszhat a daganatok növekedésének megállításában.
- Hipoxia-Indukált Faktor (HIF-1): A sztatinok csökkenthetik a HIF-1α szintjét, amely a tumorok oxigénhiányos környezetében kulcsszerepet játszik a túlélésükben és az angiogenezisben (új erek képződésében). Ezen hatás révén a sztatinok gátolhatják a daganatok vérellátását és növekedését.
- A sztatinok növelik a sejten belüli reaktív oxigénfajták (ROS) szintjét és aktiválják a p38 MAPK útvonalat, miközben gátolják az Akt és Erk túlélési útvonalakat. Ezt a hatást a mevalonát útvonal metabolikus termékeinek gátlásával érik el, beleértve a farnezil- és geranilgeranil-pirofoszfátot is. [10].
- Ezen kívül felerősítik a PPARGamma termelését is, egy másik fehérjét, amely programozza a sejthalált, amelyet a gyorsan replikálódó daganatok kiiktatnak [11]; és csökkentik a sejtfelszíni GLUT-1 glükózreceptorok számát, ezzel csökkentve a ráksejt aktivitását a rendelkezésre álló energia korlátozásával [12].
Mely sztatinok hatásosak daganatok esetén?
Bár többféle sztatin is elérhető a klinikai gyakorlatban, egyes kutatások szerint bizonyos sztatinok hatékonyabbak lehetnek a daganatos megbetegedések elleni küzdelemben:
- Lovastatin: Jane McLelland könyve szerint, a lovastatin különösen hatásos lehet a daganatok elleni harcban, mivel képes átlépni a vér-agy gáton, és hatékonyan csökkenti a koleszterinszintet, valamint a fent említett útvonalakat is blokkolja.
- Atorvastatin: Az atorvastatin széles körben használt, és hatékonyan gátolja a HMG-CoA-reduktázt, ami jelentős hatással lehet a ráksejtek anyagcseréjére és növekedésére.
- Simvastatin: Hasonlóan az atorvastatinhoz és a lovastatinhoz, a simvastatin is képes befolyásolni a daganatok biológiai útvonalait, különösen a mevalonát útvonal gátlásán keresztül.
Doxycyclin
Egy akné rutinszerű kezelésére szolgáló antibiotikum, a Doxycyclin azon gyógyszerek egyike, amelyek hasznot hozhatnak a ráknak. Lebontja a mitokondriumokat, az energiát adó sejtalkotókat, amelyeket a túlterhelt ráksejtekben találnak [13]. Blokkolja a metalloproteinázok aktivitását is, amelyek egyébként részt vennének a sejtek közötti mátrix lebontásában, lehetővé téve az egyes ráksejtek számára, hogy szabadon mozogjanak, és új, áttétes ráknövekedést okozzanak a test különböző részein.
A mitokondriumok lebontása a ráksejtekben különösen fontos lehet a „fordított Warburg-effektus” szempontjából, mivel ez az effektus arra utal, hogy a rákos sejtek nemcsak a glükózt használják fel energianyerésre, hanem más tápanyagokat is, például zsírsavakat és aminosavakat, különösen oxigénhiányos környezetben. A „fordított Warburg-effektus” lényege, hogy a ráksejtek az oxidatív foszforiláció révén jelentős mennyiségű energiát termelnek, ami lehetővé teszi számukra, hogy tovább növekedjenek és terjedjenek.
A mitokondriumok lebontása, amelyeket a doxycyclin is elősegít, kulcsfontosságú lehet ebben a folyamatban, mert ezzel csökkenthető a ráksejtek energiatermelése. Ha a mitokondriumokat lebontják, a sejtek kevésbé képesek oxidatív foszforilációval energiát nyerni, ami hozzájárul a ráksejtek kiéheztetéséhez és végső soron a pusztulásukhoz. Ez különösen fontos azokban az esetekben, amikor a ráksejtek a mitokondriumok révén képesek alkalmazkodni a nehéz környezeti feltételekhez, például az oxigénhiányhoz, és ezáltal még agresszívabbá válnak.
- MMP-9 gátlás: A doxycyclin erős MMP-9 gátló, amely segít megakadályozni a távoli áttétek kialakulását.
- Zsírsav-oxidáció befolyásolása: A doxycyclin befolyásolja a zsírsav-oxidációt, amely kritikus szerepet játszik bizonyos daganatok, például a prosztatarák, melanóma, és a glioblastoma esetében.
- Oxidatív Foszforiláció gátlása: A doxycyclin gátolja az oxidatív foszforilációt, különösen az őssejtek metabolikus átállását, ami növeli a sejtöngyilkosság (apoptózis) valószínűségét, és így elősegíti a rákos sejtek elpusztítását.
- DNS-károsodás és apoptózis kiváltása: A doxycyclin elősegíti a daganatos sejt DNS-károsodását és a sejthalált az apoptózis mechanizmusán keresztül, ami hatékony lehet a ráksejtek elpusztításában.
A kiegészítő hatás az, hogy a Doxycyclin hat a hibás Bcl-xL-en is, és újraaktiválja a kaszpáz-3 és -9-et a ráksejtek elpusztításának kiváltásához [14].
Mebendazol
Eredetileg parazitaellenes kezelésére kifejlesztett vegyület, a Mebendazol (Vermox) az abnormális ráksejtek sejtmikrotubulus-képzésének zavarásán keresztül működik, amely akkor következik be, amikor a sejt osztódni próbál. Mint a terápiás megközelítésben alkalmazott három másik vegyület, a Mebendazol is inaktiválja a Bcl-2-t és aktiválja a kaszpázokat az apoptózis elősegítése érdekében a ráksejtekben, valamint a citokróm c felszabadulását, amely szintén bebizonyosodott, hogy az apoptózist kiváltja a malignus sejtekben [15].
Mikrotubulusok depolimerizálása
A mebendazol egyik legfontosabb hatása a rákos sejtek osztódási folyamatának megzavarása. A gyógyszer gátolja a mikrotubulusok képződését, ami mitotikus megállást és apoptózist eredményez. Ez a mechanizmus különösen hatékony a gyorsan osztódó ráksejtek ellen, és hasonlóan működik, mint a vincristin nevű kemoterápiás szer, de sokkal alacsonyabb toxicitással.
Apoptózis elősegítése és kaszpáz aktiválás
A mebendazol képes aktiválni a kaszpázokat, amelyek az apoptózis, vagyis a programozott sejthalál kulcsszereplői. A gyógyszer elindítja a kaszpázkaszkádot, amely a ráksejtek irányított lebontását eredményezi. Ez a folyamat sokkal biztonságosabb, mint a hagyományos kemoterápia, mivel kevesebb kárt okoz a környező egészséges szövetekben.
Rendellenes sejtszignálok csökkentése
A mebendazol hatékonyan csökkenti a rendellenes sejtszignálokat, például a sonic hedgehog jelátviteli útvonalat, amely számos rákban túlaktív. Ezen kívül gátolja a 2-es típusú mátrix-metalloproteinázt (MMP-2), amely az áttétek képződésében játszik szerepet.
Immunmoduláció és tumorasszociált makrofágok
A mebendazol szerepet játszik az immunitást elnyomó tumorasszociált makrofágok elpusztításában is, különösen akkor, ha kis dózisú kemoterápiával kombinálva alkalmazzák. Ez a kombinációs hatás különösen fontos lehet az immunrendszer erősítésében és a tumor növekedésének megállításában.
Felvétel és biológiai hasznosulás
Bár a mebendazol a bélből rosszul szívódik fel, a biohasznosulás javítható, ha zsíros étellel, egy nagy kanál olivaolajjal vagy fekete borsból származó piperinnel együtt veszik be. Ezek az anyagok növelik a gyógyszer koncentrációját a vérben, ezáltal fokozva annak daganatellenes hatását.
Alacsony dózisú kemoterápia kombinálásával is vannak bizonyítékok arra, hogy ezek a gyógyszerek segítenek elpusztítani a tumort kísérő makrofág sejteket, amelyek hozzájárulhatnak a kedvező környezet fenntartásához a rák terjedéséhez.
Ezek az új tanulmányokból származó bizonyítékok arra utalnak, hogy ezeket a gyógyszereket érdemes lehet alkalmazni a hagyományos kemoterápia és immunterápia mellett, mivel látszólag szimbiotikus befolyásuk van egymás hatékonyságára [16].
Dipiridamol
A dipiridamol, egy széles körben használt trombocitaellenes gyógyszer, amely eredetileg szív- és érrendszeri betegségek kezelésére szolgált, számos ígéretes rákellenes tulajdonsággal is rendelkezik. Jane McLelland könyvében több helyen is tárgyalja a dipiridamol hatásmechanizmusait és daganatos betegségek kezelésében betöltött szerepét.
Áttétek kialakulásának megakadályozása
A dipiridamol egyik legfontosabb tulajdonsága, hogy megakadályozza a rákos sejtek endotheliumhoz tapadását a keringésben. Ez a hatás különösen fontos az áttétek kialakulásának megelőzésében, mivel a rákos sejtek tapadása az erek falához az áttétképződés első lépése. A dipiridamol ezen mechanizmusa révén hatékonyan gátolja a távoli áttétek kialakulását, különösen azoknál a rákfajtáknál, ahol a hematogén terjedés dominál.
Sejtosztódás bátlása
A dipiridamol képes gátolni a rákos sejtek osztódásához szükséges nukleozidok, például az adenozin, timidin és uridin felhasználását. Ezáltal közvetlenül befolyásolja a daganatos sejtek proliferációját, ami különösen fontos lehet a gyorsan osztódó daganatok kezelésében.
Immunrendszer támogatása
A dipiridamol segít megelőzni, hogy a rákos sejtek aktiválják a vérlemezke-aggregációt, amely megvédi őket az immunrendszer támadásaitól. Ezzel hozzájárul ahhoz, hogy a természetes ölősejtek hatékonyabban elérjék és elpusztítsák a keringő rákos sejteket, ami tovább növeli a dipiridamol rákellenes potenciálját.
Szinergikus hatás más gyógyszerekkel
A dipiridamol különösen hatékony lehet más rákellenes gyógyszerekkel kombinálva. Például sztatinokkal együtt alkalmazva szinergikusan fokozza azok hatékonyságát, különösen olyan daganatok esetében, mint a leukémia, myeloma multiplex és emlőrák. Ezen kívül a dipiridamol más szerekkel, például klorokinnal kombinálva is fokozhatja a rákellenes hatást, különösen az agresszív, Ras-alapú rákok esetében.
Vérlemezke-aggregáció és fibrin képződés gátlása
A dipiridamol gátolja a vérlemezkék aggregációját és a fibrin képződését, amelyek gyakran borítják a rákos sejteket, védve őket az immunrendszer támadásától. Ennek gátlása hozzájárulhat a ráksejtek sebezhetőségének növeléséhez és elpusztításához.
Ha működik, miért nem használják?
Ezek az új tanulmányokból származó bizonyítékok arra utalnak, hogy ezeket a gyógyszereket érdemes lehet alkalmazni a hagyományos rákkemoterápia és immunterápia mellett, mivel látszólag szimbiotikus befolyásuk van egymás hatékonyságára [16].
Azonban a tanulmányok szerzői gyakran azt sugallják, hogy ennek a megközelítésnek az előnyei csak akkor lesznek elérhetők, amikor új generációs gyógyszerek kerülnek kifejlesztésre – egy folyamat, amely akár 10 évig is eltarthat.
Az ilyen új molekulák vagy ezeknek az adaptációknak a kifejlesztésében részt vevő fő gyógyszeripari szereplők közé tartozik a Bayer, a Pfizer és az Astra Zeneca is, akik remélik, hogy szabadalmaztatják azokat. Azonban átlagosan 13,5 évbe telik egy új gyógyszer piacra hozatalához, és csak körülbelül 7% jut el a betegekhez a klinikai vizsgálatok első fázisától kezdve.
Ez az akadály az aktuálisan elérhető kezelésekhez való hozzáférésben frusztrálja azokat az onkológusokat, akik már új megközelítést próbálnak ki, és szeretnék, ha több kezelőközpont is alkalmazná.
Annak ellenére, hogy jogilag jogosultak a betegeik legjobb érdekében kínált kezeléseket felajánlani, csak kevés onkológus hajlandó követni a „kreatív együttérzés” megközelítését a receptírozásban, és a halálos betegek számára gyakran nehéz olyan orvosokat találni, akik hajlandók lennének ilyen oldalas gondolkodást alkalmazni.
Az érdeklődéssel rendelkező kutatók körében azonban ismert, hogy az Egyesült Királyság Nemzeti Egészségügyi Szolgálata (NHS) onkológiai szakemberei olyan gyógyszereket kínálnak, amelyeket a nyilvánosság elől elrejtenek. Egyesek például magánbeszélgetéseik során arról beszélnek, hogy antivirális valganciclovirt írnak fel az agy- és gerincvelői limfómák kezelésére.
Mások azt mondják, hogy bár tisztában vannak az új kutatási iránnyal és azzal, hogy ilyen kezelés hosszabb életet biztosít, nem alkalmazzák azokat a kollégák kritikája vagy ellenségeskedése miatt, akik ellenzik a elfogadott gyakorlaton túli eltérést.
Egy onkológus még arra hivatkozott, hogy a standard 15 perces NHS konzultációban nincs elegendő idő a kezelés működésének magyarázatára.
Bár a remény az, hogy az észlelési tanulmányok eredményei elegendő meggyőző bizonyítékot nyújtanak majd arra, hogy többen is bevezessék ezeket a gyógyszereket a rutin gyakorlatba, azok, akik az azonnali alkalmazás mellett érvelnek, úgy vélik, hogy sok élet veszélytelenül fog elveszni addig.
Lehet, hogy nem számít, hogy a pontos útvonalakat megértjük-e vagy sem. Ha ezek a kezelések biztonságosak és kedvező hatással vannak, sok beteg, különösen a haldoklók közül, azt mondaná, hogy mindenképpen alkalmazni kellene őket.
Forrás:
-
Jane McLelland: Hogyan éheztessük ki a rákot saját testünk kiéheztetése nélkül
-
Flaveny CA, Griffett K, Bahaa El-Dien M et al. Broad anti-tumor activity of a small molecule that selectively targets the Warburg Effect and lipogenesis. Cancer Cell DOI: 1016/j.ccell.2015.05.007 (2015).
-
Harshman LC, Xiaodong W, Nakabayashi M et al. Statin use at the time of initiation of androgen deprivation therapy and time to progression in patients with hormone sensitive prostate cancer. JAMA Oncol. doi:10.1001/jamaoncol.2015.0829 (2015).
-
Wang A, Aragaki AK, Tang JY et al. Statin use and all-cancer mortality: Prospective results from the Women’s Health Intiative. Presented at the 2015 American Society of Clinical Oncology Annual Meeting, Chicago, IL, USA, 29 May–2 June 2015.
-
Zhang P, Li H, Tan X et al. Association of metformin use with cancer incidence and mortality: A meta-analysis Cancer Epidemiology 37, 207–218 (2013).
-
Feng Y, Ke C, Tang Q at al. Metformin promotes autophagy and apoptosis in esophageal squamous cell carcinoma by downregulating Stat3 signaling. Cell Death Dis doi: 10.1038/cddis.2014.59 (2014).
-
Yasmin A, Beauchamp MC, Piura E et al. Induction of apotosis by metformin in epithelial ovarian cancer. Gynecol Oncol 121, 492–498 (2011).
-
Nair V, Sreevalsan S, Basha R et al. Mechanism of Metformin-dependent Inhibition of mTOR and Ras Activity in Pancreatic Cancer: Role of Sp Transcription Factors. J Biol Chem 289: 27692–27701 (2014).
-
Salani B, Marini C, Rio AD et al. Metformin impairs glucose consumption and survival in Calu-1 cells by direct inhibition of hexokinase-II. Sci Rep. doi:10.1038/srep02070 (2013).
-
Zhuang Y, Miskimins WK. Metformin Induces Both Caspase-Dependent and Poly(ADPribose) Polymerase-Dependent Cell Death in Breast Cancer Cells. Mol Cancer Res. 9, 603–615 (2011).
-
Qi XF, Zheng L, Lee KJ et al. HMG-CoA reductase inhibitors induce apoptosis of lymphoma cells by promoting ROS generation and regulating Akt, Erk and p38 signals via suppression of mevalonate pathway. Cell Death Dis. doi: 10.1038/cddis.2013.44 (2013).
-
Zhou P, Cheng SW, Yang R, Wang B, Liu J. Combination chemoprevention: future direction of colorectal cancer prevention. Eur J Cancer Prev 21, 231–240(2012).
-
Malenda A, Skrobanska A, Issat T et al. Statins impair glucose uptake in tumor cells. Neoplasia 14, 311–323 (2012).
-
Fares M, Abedi-Valugerdi M, Hassan M, Potacova Z. DNA damage, lysosomal degradation and Bcl-xL deamidation in doxycycline and minocycline-induced cell death. Biochem Biophys Res Commun 463, 268–274 (2015).
-
Saha V, Kearns P, editors. New Agents for the Treatment of Acute Lymphoblastic Leukaemia. Springer Science & Business Media, 7 May 2011.
-
Doudican NA, Pennell R, Byron S, Pollock P, Liebes L, Osman I et al. Mebendazole in the treatment of melanoma: The role of Bcl-2 in predicting response and enhancing efficacy. Presented at the 2010 American Society of Clinical Oncology Annual Meeting, Chicago, IL, USA.
-
Bracci L, Schiavoni G, Sistigu A, Belardelli F. Immune-based mechanisms of cytotoxic chemotherapy; implications for the design of novel and rationale-based combined treatments against cancer. Cell Death and Differentiation 21, 15–25 (2014).
-
Szendi Gábor: A sztatinok








 Optimized with RanksPro
Optimized with RanksPro